飲み薬の糖尿病治療薬が原因で、赤ちゃんの奇形の割合が増えたという証拠はありません。
次のような理由で、妊娠糖尿病の治療にはインスリン(インシュリン)注射が使われます。。
- 糖尿病治療薬の飲み薬の多くは、添付文書上「妊婦禁忌(服用禁止)」である
- 糖尿病治療薬の飲み薬の成分は、胎盤を通過して赤ちゃんが低血糖を起こす可能性がある
- インスリン注射を使ったほうが、妊娠中の血糖コントロールがしやすい
しかし、インスリンの日本の添付文書でも次の記載が多く、インスリンでさえ妊婦への使用は消極的です。
- 本剤の妊婦への使用経験は少ない
- 妊娠中の投与に関する安全性は確立していない
そのため、実際の医療現場では、アメリカのFDAによる「胎児に対する薬の危険度を示す評価基準(FDA Pregnancy Category)」を用いらることが多いです。
FDA妊婦カテゴリー抜粋
| カテゴリー | 概要 |
|---|---|
| A |
ヒト対照試験で、危険性がみいだされない
|
| B | ヒトでの危険性の証拠はない |
| C | 危険性を否定することができない |
| D | 危険性を示す確かな証拠がある |
| X | 妊娠中は禁忌 |
FDA妊婦カテゴリーの評価を参考にして、妊娠糖尿病のインスリン治療と入院について解説します。
インスリン分泌と血糖コントロール
妊娠糖尿病のインスリン治療と入院を理解するために、インスリンの分泌について基本的なことを抑えましょう。
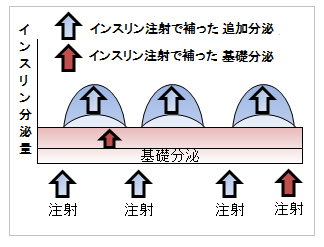
インスリンは、膵臓(すいぞう)で作られ、血糖を下げる作用をもつ唯一のホルモンです。
膵臓のβ細胞は、血糖の上昇を監視しています。
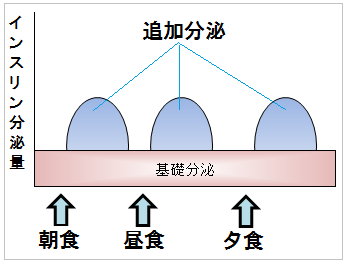
少量のインスリンは、絶えず分泌されています。(基礎分泌)
膵臓が血糖の上昇を察知すると、速やかに追加のインスリンを分泌して、一定の血糖値を維持しています。(追加分泌)
糖尿病合併妊娠の場合、血糖コントロールのために必要なインスリン注射の量は、妊娠前の1.5~2倍ぐらいに増加すると言われています。
胎盤からでる物質がインスリンの作用を妨げるからです。
妊娠糖尿病をインスリン注射で治療
5種類のインスリン注射
- 超速効型インスリン
- 速効型インスリン
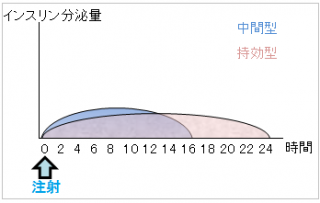
- 中間型インスリン
- 持効型インスリン
- 混合型インスリン
インスリンの注射薬は、作用の持続時間で5種類に分けられています。
超速効型インスリンと速効型インスリンの
インスリン分泌イメージ
中間型インスリンと持効型インスリンの
インスリン分泌イメージ
混合型インスリンのインスリン分泌イメージ

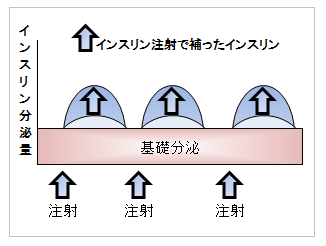
超速効型と速効型はインスリンの追加分泌の代わり、中間型と持効型はインスリンの基礎分泌の代わりとして使用するイメージです。
5種類のインスリンを使い分けたり併用したりして、妊娠糖尿病の治療を行います。
妊娠糖尿病の妊婦さんのインスリン分泌パターンを、非妊娠時の分泌パターンに近づけて、血糖が安定するようにするのです。
妊娠糖尿病の治療の目的は、血糖の安定化です。
超速効型(速効型)インスリン使った妊娠糖尿病の治療
超速効型と速効型は、インスリンの追加分泌の代わりでしたね。
妊娠糖尿病の治療では、1日3回食事の前にインスリンを自己注射して、足りていない追加分泌を補います。
強化インスリン療法とも呼ばれ、インスリンを非妊娠時と同じパターンに近づけます。
強化インスリン療法は、妊娠糖尿病のインスリン治療の第1ステップ的な位置づけです。
(強化インスリン療法は妊娠糖尿病の治療に限らず、通常の糖尿病治療でも使われる治療法です)
超速効型は速効型より血糖降下作用が速いため、非妊娠時のインスリン分泌パターンに近いです。
妊娠糖尿病のインスリン治療では超速効型の使用が多くなってきました。
妊娠糖尿病の治療で使用する超速効型インスリンと速効型インスリンの例
| 注射タイプ | インスリン名 | 一般名 | FDA妊婦カテゴリー | 添付文書 |
|---|---|---|---|---|
| 超速効型 | ノボラピッド | インスリンアスパルト | B | B |
| ヒューマログ | インスリンリスプロ | B | C | |
| アピドラ | インスリングルリジン | C | C | |
| 速効型 | ヒューマリンR | ヒトインスリン | B | A |
添付文書
A:特に記載なし
B:本剤の妊婦への使用経験は少ない
C:妊娠中の投与に関する安全性は確立していない

持続型インスリンを使った妊娠糖尿病の治療
中間型と持効型はインスリンの基礎分泌の代わりでしたね。
妊娠糖尿病で基礎分泌が不十分で、早朝など空腹時血糖値が高い人の場合は、強化インスリン療法にプラスして、眠前に持効型(中間型)インスリンの注射を追加することがあります。
持効型(中間型)インスリンは、妊娠糖尿病治療の第2ステップ的な位置づけです。
強化インスリン療法と合わせて、合計4回打ちになる場合がほとんどです。
妊娠糖尿病の治療で使用する中間型インスリンと持続型インスリンの例
| 注射タイプ | 商品名(例示) | 一般名 | FDA妊婦カテゴリー | 添付文書 |
|---|---|---|---|---|
| 中間型 | ヒューマリンN | ヒトイソフェンインスリン | B | A |
| 持続型 | レベミル | インスリンデテミル | B | C |
| ランタス | インスリングラルギン | C | C |
添付文書
A:特に記載なし
B:本剤の妊婦への使用経験は少ない
C:妊娠中の投与に関する安全性は確立していない

妊娠糖尿病のインスリン注射治療の誤解
通常の糖尿病では、次のような誤解を聞きます。
- インスリンを始めたらもう止められない
- インスリンは糖尿病の末期治療
- インスリン注射は難しい
- インスリン治療は痛く、怖いもの
3と4は考えようによってはそうかもしれませんが、1と2は全くの誤解です。
特に妊娠糖尿病では、妊娠が原因で血糖値が上がっている状態ですので、出産して体調が落ち着けば、血糖も安定しインスリンを使用する必要はなくなります。(後述)
インスリン注射は難しい?
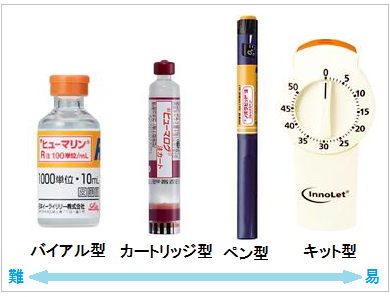
インスリン注射は本人が行う自己注射です。
インスリン自己注射は確かに簡単ではありません。でも難しくもありません。
現在は、2種類のインスリン注射が比較的簡単に使えます。
- フレックスペン・フレックスタッチと呼ばれるペン型
- イノレットと呼ばれるキット型
糖尿病の教育入院のときに使い方はマスターできます。(後述)

インスリン注射は痛い・怖い?
注射の痛みの原因は針です。
皮膚の表面には1c㎡当たり100~200個痛点があると言われています。この痛点を避けることができれば痛みは軽減できます。
針を細くすれば、痛点に触れる確率が下がります。
予防接種や採血用に使用する太く(0.5~0.8mm程度)長い注射針を想像して怖くなりますが、インスリン注射専用の注射針は細く短く作られているため、痛みも怖さも少ないです。
「ナノパスニードルII ナノパス34G」は世界で最も細い注射針(※)です。
- 注射針の太さ:0.18mm
- 注射針の長さ:4mm
妊娠糖尿病の妊婦さんの体型(妊娠周期など)に合わせて、注射針の太さと長さが決まります。
希望すれば「ナノパスニードルII ナノパス34G」を使えるわけではありません。
(※)2012年8月現在
注射針は「特定医療材料」の一種で保険を使えます。

低血糖は怖い?
一昔前までは、インスリン注射後の食事忘れが原因で低血糖を起こすことがあり、問題のひとつでした。
しかし、超速効型(持効型)インスリンが開発されてからは、低血糖が起こる可能性は非常に低くなっています。
なぜなら、超速効型は食事のタイミングに合わせて食直前に自己注射するため、食事を忘れることはありません。
持効型インスリンは基礎分泌を模倣したの薬です。
1日1回の自己注射で、低血糖を起こすほど血糖の低下はほとんどありません。

妊娠糖尿病の入院
妊娠糖尿病の教育入院
妊娠糖尿病は通常の糖尿病より血糖の管理が難しいため、通常の糖尿病より教育入院となる頻度が高いです。
実際医師も教育入院をすすめることが多いです。
糖尿病の教育入院とは、糖尿病の勉強入院のことです。
- 食事療法、運動療法とは?
- 妊娠糖尿病とは?
- 糖尿病の合併症とは?
- SMBGとは?など
教育入院中に、インスリン注射の使い方もしっかり教えてくれます。

妊娠糖尿病の治療入院 (管理入院)(検査入院)
妊娠糖尿病で血糖のコントロールが不十分など、妊婦や赤ちゃんに悪い影響を及ぼす可能性があるときに、半強制的に入院させられるのが治療入院です。
その際は、妊娠糖尿病の再教育(教育入院)も兼ねて勉強させられます。

インスリン注射はいつまで必要か
「インスリン注射はいつまで必要か?」という答えは、多くの場合は出産までです。
妊娠糖尿病の大きな原因は、胎盤から分泌される物質が、インスリンの作用を弱めるからです。(インスリン抵抗性と言います)
胎盤は4カ月くらいに完成し、どんどん大きくなり、出産前には500g程度になります。胎盤が大きくなるにつれ、インスリンの抵抗性も上がります。
出産後、胎盤も出てきますので、インスリンの抵抗性はなくなります。
ただし、妊娠糖尿病になった場合、将来糖尿病になる可能性は妊娠糖尿病にならなかった女性と比較して高いというデータがありますので、引き続き糖尿病には注意が必要です。
妊娠糖尿病になった女性が糖尿病になる割合
(産婦人科診療ガイドライン2014年より)
- 産後1年以内:2.6%~38%
- 産後5~16年以内:17%~63%

まとめ
- 妊娠糖尿病の治療では、インスリン注射が使用される
- インスリン注射薬は、作用の持続時間で5つに分類
- 超速効型と速効型は、インスリンの追加分泌を模倣するイメージ
- 中間型と持効型は、インスリンの基礎分泌を模倣するイメージ
- 妊娠糖尿病は、インスリン注射の使い方の取得のための教育入院が多い
- 注射針は、細く・短く、痛みや恐怖を与えないように工夫されている
- 最近のインスリンは低血糖を起こしにくい
- たいていの場合、出産後はインスリン注射は必要なくなる



コメント